Допплерометрия сдо норма. Норма допплерометрии для беременных
Обратил внимание, что большинство беременных, пришедших ко мне на допплерометрию, более того, оплативших эту услугу, не имеют представления о том, что скрывается за этим словом и нужно ли им вообще это исследование.
Несмотря, на такой сложный заголовок, я постараюсь максимально просто рассказать, что это такое, зачем, когда и почему нужно это исследование, нужно ли оно всем беременным подряд, а также как относится к результатам данного исследования.
Деятельность акушеров-гинекологов в РФ регламентируется Приказом Министерства Здравоохранения РФ от 1 ноября 2012г. N 572н "Об утверждении Порядка оказания медицинской помощи по профилю " (за исключением использования вспомогательных репродуктивных технологий)"
Так вот, в приложении №5 этого приказа написано: «Скрининговое УЗИ плода в сроке 30-34 недели с допплерометрией, кардиотокография (далее – КТГ) плода после 33 недель».
Таким образом, допплерометрия в РФ является скрининговым исследованием (т.е. делается всем беременным) в третьем триместре. Более того, допплерометрия проводится всем пациенткам, госпитализированным в акушерский стационар во 2-3 триместрах вплоть до родов. Насколько это целесообразно, постараемся разобраться чуть позже.
Плацентарная недостаточность и связанное с ней нарушение кровотока в системе мать-плацента-плод являются основной причиной внутриутробной задержки развития среди плодов без пороков развития, а также одной из возможных причин таких осложнений беременности, как преэклампсия, преждевременные роды, преждевременная отслойка плаценты, антенатальная гибель плода.
С помощью допплерометрии можно диагностировать нарушение маточно-плацентарно-плодового кровотока и оценить степень тяжести гемодинамических нарушений.
Но если вы спросите акушера-гинеколога, имеющего достаточный опыт работы в акушерском стационаре, помогает ли допплерометрия на сроке «близком к доношенному» снизить антенатальные потери? – скорее всего он ответит, что нет.
Немного истории
Кристиан Андре́ас До́пплер (1803-1853) - австрийский математик и физик, профессор, почётный доктор Пражского университета, член Королевского научного общества Богемии и Венской академии наук. Наиболее известен своими исследованиями в области акустики и оптики, он первым обосновал зависимость частоты звуковых и световых колебаний, воспринимаемых наблюдателем, от скорости и направления движения источника волн и наблюдателя относительно друг друга.
Физический эффект, открытый Допплером, является неотъемлемой частью современных теорий о происхождении Вселенной (таких как теория Большого взрыва и красного смещения), используется в прогнозировании погоды, в изучении движения звёзд, лежит в основе функционирования радаров и систем навигации. Широкое применение эффект Допплера получил в современной медицине - сложно представить себе современный ультразвуковой аппарат без возможности проведения исследований, основанных на эффекте Допплера.
Первая публикация о применении допплерометрии в акушерстве относится к 1977 г., когда D. FitzGerald и J. Drumm зарегистрировали кривые скоростей кровотока (КСК) в артерии пуповины с помощью датчика непрерывной волны. Впервые допплерометрию в России для оценки состояния плода применил А.Н. Стрижаков и соавторы в 1985г.
Первый опыт использования цветового допплеровского картирования (ЦДК) в акушерской практике связан с именами D. Maulik et al. и A. Kurjak (1986г).
Что собственно мы измеряем?
Бегущая по сосудам кровь, состоит из множества частиц, движущихся с различной скоростью в момент сокращения сердца (систолу) и в момент его расслабления (диастолу). Если ультразвуковая волна, испускаемая датчиком, отражается от неподвижного объекта, то её отражение возвращается в датчик с той же частотой, а если отражение приходит от подвижных частиц (ток крови в сосудах), то частота изменяется. Разница между частотой испускаемых и частотой возвращающихся ультразвуковых волн и называется допплеровский сдвиг.
Аппарат УЗИ способен регистрировать совокупность допплеровских сдвигов и выводить на экран в виде кривой допплеровского спектра. На основе полученных данных, мы можем высчитать скорость кровотока в систолу и в диастолу и, оценивая кривые скоростей кровотока (КСК), делать выводы о том, есть ли нарушения гемодинамики, или нет.
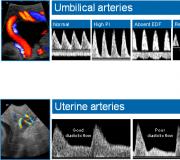
С целью оценки гемодинамики в системе мать-плацента-плод можно производить измерение скоростей кровотока в маточных артериях, артериях пуповины, аорте плода, средней мозговой артерии, а также в венозном протоке и вене пуповины.
Минимальным обязательным объёмом допплеровского исследования считается оценка КСК в обеих маточных артериях и артерии пуповины. В подавляющем большинстве случаев этого вполне достаточно, чтобы исключить нарушения гемодинамики в системе мать-плацента-плод.

При необходимости, в случаях внутриутробной задержки роста плода, выявленных нарушениях КСК в пуповине, исследование может быть дополнено изучением кровотока в других сосудах.
Оценка кровотока в средней мозговой артерии на основе измерения Пиковой Систолической Скорости необходима, в основном, как метод динамического наблюдении за состоянием плода при гемолитической болезни.
Немного о патогенезе плацентарной недостаточности (без медицинского образования эту часть проще пропустить и просто посмотреть видео о плаценте )
Проблемы закладываются уже на самых ранних этапах развития беременности.
Выделяют следующие этапы нарушения маточно-плацентарного кровообращения: нарушение эндоваскулярной миграции трофобласта, недостаточность инвазии вневорсинчатого хориона, нарушение дифференцировки ворсин плаценты.
- Нарушение эндоваскулярной миграции трофобласта в I триместре беременности приводит к задержке формирования маточно-плацентарного кровообращения с образованием некротических изменений плацентарного ложа, вплоть до его полного отграничения, и последующей гибели эмбриона.
- Недостаточность инвазии вневорсинчатого хориона приводит к неполному преобразованию спиральных артерий, что рассматривают одним из основных механизмов редукции маточно-плацентарного кровообращения с развитием гипотрофии плода. В результате этого часть спиральных артерий не трансформируется на протяжении всей своей длины, у другой части - преобразования происходят только в их децидуальных сегментах, не затрагивая миометральные, что сохраняет способность сосудов отвечать на вазоконстрикторные стимулы.
- Нарушения дифференцировки ворсин плаценты имеют большое значение в патогенезе ПН. Они проявляются их замедленным развитием или неравномерным созреванием с наличием в плаценте ворсин всех типов. При этом нарушаются процессы формирования синцитиокапиллярных мембран и/или происходит утолщение плацентарного барьера за счёт накопления в базальном слое коллагена и отростков фибробластов, на фоне которого затрудняются процессы обмена веществ через плацентарную мембрану.
В основе механизма, обеспечивающего увеличение маточно-плацентарного кровотока, лежит снижение преплацентарного сопротивления току крови. В результате сложного процесса инвазии трофобласта, оболочка спиральных артерий оказывается полностью лишённой гладкомышечных элементов и становится нечувствительной к действию различных эндогенных прессорных агентов.
Из вышесказанного становится очевидным, что изучение КСК в маточных артериях позволяет нам фактически судить о состоянии спиральных артерий, патологические изменения которых являются основными в патогенезе плацентарной недостаточности и гестоза, а изучение КСК в артериях пуповины позволяет оценить периферическое сосудистое сопротивление плодовой части плаценты.
Классификация гемодинамических нарушений
Выделяют 3 степени тяжести:
I степень
А- нарушение КСК в маточных артериях при нормальных КСК в артериях пуповины.
Б- нарушение КСК в артериях пуповины при нормальных КСК в маточных артериях.
II степень –
одновременное нарушение КСК в маточных артериях и артериях пуповины, не достигающее критических изменений (сохранён конечный диастолический кровоток).
III степень –
критические нарушения КСК в артериях пуповины (отсутствие или реверсный диастолический кровоток) при сохранённом или нарушенном маточно-плацентарном кровотоке.
Когда нужно проводить допплерометрию?
Динамические допплеровские исследования, проведенные с конца 1 триместра беременности, показали, что максимальное снижение резистентности маточных артерий происходит к 16 неделе.
Это означает завершение морфологических изменений спиральных артерий и окончательное формирование низкорезистентного кровотока в бассейне маточных артерий.
Поэтому оптимальным сроком проведения допплерометрии является, по мнению большинства исследователей, время проведения скринингового УЗИ в 19-21 неделю беременности.
Однако, примерно у трети пациенток с нормально протекающей беременностью, завершение морфологических изменений спиральных артерий и соответственно окончательное формирование низкорезистентного кровотока в маточных артериях происходит к 25-28 неделям беременности.
Многие авторы неоднократно сообщали о возможности нормализации КСК в маточных артериях с увеличением срока беременности. По данным мультицентрового исследования, в котором приняло участие 8 центров из Екатеринбурга, Иркутска, Йошкар-Олы, Красноярска (2 центра), Мурманска, Новосибирска и Тюмени - нормализация кровотока была отмечена в 71,7% случаев. В 54,3% наблюдений она произошла в течение ближайшего времени (до 28 нед), в 32,7% - в интервале 29-33 нед и в 13% - после 34 нед.
В связи с этим, в случае выявления у Вас нарушения кровотока в маточных артериях в 19-21 неделю, не нужно сразу пугаться, госпитализироваться и лечиться чем-нибудь. Нужно проконсультироваться с акушером-гинекологом, уточнить, нет ли у Вас нарушений со стороны свёртывающей системы крови, на которые можно было бы повлиять медикаментозно уже сейчас, и повторить допплерометрию через 2-3 недели.
Если нарушения сохраняются, но степень тяжести нарушений остаётся прежней, то целесообразно вновь повторить исследование через 2 недели, но уже совместно с фетометрией с целью оценить динамику роста плода.
Следует подчеркнуть, что патологические КСК характеризуются нестабильностью, в связи с чем, численные значения индекса резистентности, полученные в разные дни, могут существенно отличаться друг от друга, оставаясь выше нормативных значений. Поэтому не нужно следить за самими цифрами и делать ошибочных выводов о том, что всё стало хуже, или наоборот дела идут на поправку.
Нарушение кровотока IБ степени не является более тяжёлым состоянием относительно IA степени, а говорит о том, что рост периферического сосудистого сопротивления происходит не со стороны спиральных артерий матки, а со стороны плодовой части плаценты за счёт снижения васкуляризации концевых ворсин.
Однако тут есть нюанс.
Проведенные динамические допплеровские наблюдения показали, что в начале патологического процесса отсутствие конечного диастолического компонента кровотока обнаруживается только в отдельных сердечных циклах и имеет небольшую продолжительность. По мере прогрессирования патологического процесса эти изменения начинают регистрироваться во всех сердечных циклах с одновременным постепенным увеличением продолжительного нулевого участка вплоть до исчезновения положительного диастолического компонента кровотока на протяжении половины сердечного цикла. Терминальные изменения характеризуются появлением реверсного диастолического кровотока. Так же, как и в случаях нулевых значений, реверсный диастолический кровоток первоначально отмечается как короткий эпизод в отдельных сердечных циклах, а затем начинает регистрироваться во всех циклах, занимая большую часть диастолической фазы.
В связи с этим, обнаружив нарушение КСК в артерии пуповины, соответствующее IБ степени, всегда есть опасение, что мы застали начало патологического процесса и, возможно, не застали те единичные случаи отсутствия конечного диастолического компонента, говорящие уже о III степени. Поэтому обычно, при обнаружении нарушения кровотока IБ степени в 19-21 неделю рекомендуют контроль допплерометрии через 5-7 дней. В динамике, нарушение кровотока IБ степени, диагностированное в 19-21 недели беременности, также может нормализоваться.
В нормальной пуповине есть две артерии. В норме показатели сосудистого сопротивления в обеих артериях пуповины приблизительно одинаковы. Причиной некоторых различий индексов сосудистого сопротивления при оценке КСК в артериях пуповины является то, что каждая из артерий несет кровь приблизительно к половине плаценты, в одной из которых могут быть нарушения сосудистой сети. В этом случае оценка степени тяжести проводится по той артерии, в которой нарушения более выражены. Исключением являются случаи гипоплазии одной из артерий пуповины, когда диаметр одной артерии более чем в 2 раза меньше диаметра второй. Как правило, в гипоплазированной артерии кровоток нарушен, но это не связано с функцией плаценты и, в большинстве случаев, не приводит к гипоксии плода. В этом случае оценку проводят как при единственной артерии пуповины, по артерии с нормальным диаметром.
При регистрации нарушений кровотока в конце II и III триместре предложена следующая акушерская тактика:
При I степени гемодинамических нарушений
беременные подлежат динамическому наблюдению с использованием эхографии, допплерографии и кардиотокографии с интервалом 5-7 дней. При ухудшении показателей кардиотокографии показан ежедневный допплерометрический и кардиотокографический контроль за состоянием плода. При отсутствии патологических кардиотокографических показателей возможно пролонгирование беременности до доношенного срока. Родоразрешение можно проводить через естественные родовые пути под кардиомониторным контролем за состоянием плода.
При II степени гемодинамических нарушений
маточно-плацентарного и плодово-плацентарного кровотока следует проводить допплерографическое и кардиотокографическое наблюдение не реже 1 раза в 2 дня. В случае обнаружения патологических КСК в обеих маточных артериях и дикротической выемки на допплерограмме следует своевременно решать вопрос о досрочном родоразрешении. При присоединении кардиотокографических признаков выраженного страдания плода в сроке более 32 нед беременности необходимо экстренное родоразрешение путем операции кесарева сечения. До 32 нед беременности вопрос о способе родоразрешения должен решаться индивидуально. При нормальных показателях кардиотокографии при II степени гемодинамических нарушений возможно родоразрешение через естественные родовые пути под кардиомониторным контролем за состоянием плода.
При III степени гемодинамических нарушений
беременные подлежат досрочному родоразрешению. Пролонгирование беременности возможно только при ежедневном допплерографическом контроле в таких сосудах, как венозный проток и вена пуповины, а также отсутствии признаков прогрессирующей гипоксии плода, по данным кардиотокографического исследования. Родоразрешение после 32 нед беременности при критическом состоянии плода необходимо производить путем операции кесарева сечения. До этого срока выбор метода родоразрешения должен определяться индивидуально.
Нужно ли проводить допплерометрию в 30-34 недели всем подряд?
Согласно приказу N 572н, да нужно, и акушер-гинеколог обязательно направит Вас на это исследование.
Но…
Процитирую ведущего специалиста в области пренатальной ультразвуковой диагностики, президента Российской Ассоциации врачей ультразвуковой диагностики в перинатологии и гинекологии, доктора медицинских наук, профессора Михаила Васильевича Медведева:
| «Вне всякого сомнения, проведение допплерометрии абсолютно обосновано в случаях обнаружения ЗВРП. Но стоит ли проводить допплеровскую оценку маточно-плацентарно-плодового кровотока в тех случаях, когда никакой патологии по данным эхографии и УЗ фетометрии не было выявлено? Мой однозначный ответ на этот вопрос, основываясь более чем на двадцати летнем опыте применения допплерографии в акушерской практике – нет. И вот почему. Во-первых, если плод дожил до III триместра беременности без развития ЗВРП, то это означает, что маточно-плацентарно-плодовый кровоток не был существенно нарушен и уже не изменится. Во-вторых, КТГ с автоматическим анализом в III триместре беременности является более чувствительной в диагностике дистресса плода в сравнении с допплерометрией, так как внутриутробная гипоксия начинает доминировать к доношенному сроку беременности в структуре антенатальной патологии. И, наконец, в-третьих, низкая информативность допплерометрии в III триместре беременности доказана в нескольких исследованиях. По данным Е.В. Юдиной, диагностическая ценность применения допплерометрии в III триместре беременности составила только 2%. Так стоит ли искать иголку в стоге сена?» |
- · Umbilical artery Doppler should be available for assessment of the fetal-placental circulation in pregnant women with suspected severe placental insufficiency
- · Umbilical artery Doppler should not be used as a screening tool in healthy pregnancies, as it has not been shown to be of value in this group.
- Во время скринингового УЗИ в 30-32 недели выявлено отставание роста плода от гестационного срока или другие отклонения от нормы - значит Вам обязательно показано динамическое проведение допплерометрии и КТГ.
- Когда по данным УЗИ в 3 триместре всё в пределах нормы, то особой необходимости в проведении допплерометрии нет, но по-прежнему рекомендовано динамическое КТГ исследование раз в 2 недели.
- Вам так спокойнее, или наблюдающий Вас акушер-гинеколог настаивает - никакого вреда от проведения этого исследования не будет.
- Если у вас выявлены такие факторы риска, как:
· Предыдущая беременность: преэклампсия, прерывание беременности или гибель плода, отслойка плаценты
· Хронические заболевания: артериальная гипертензия, диабет, волчанка, тромбофилия
Значит Ваш акушер-гинеколог настаивает вполне обосновано.
Как проводится допплерометрия?
Исследование проводится так же, как и УЗИ, в том же кабинете, тем же датчиком. Никакой подготовки с Вашей стороны не требуется. На экране Вы увидите различные мало-понятные кривые и услышите ещё менее понятные цифры, которые врач УЗД диктует медсестре. Не волнуйтесь, в конце исследования Вам всё подробно расскажут о его результатах и дадут рекомендации, что предпринять в дальнейшем.
Исследование плодово-плацентарного кровотока следует осуществлять в положении беременной на спине, так как установлено, что положение пациентки на левом боку сопровождается снижением чувствительности и специфичности допплеровского исследования в оценке степени тяжести нарушений плодово-плацентарного кровотока и прогнозе перинатальных исходов.
Если Вы не можете долго лежать на спине, у Вас появляется головокружение, нехватка воздуха, ни в коем случае не терпите, сразу скажите об этом специалисту УЗД. Ничего страшного в этом нет, просто происходит сдавление нижней полой вены весом матки. Достаточно перевернуться на левый бок и спокойно подышать. Через пару минут Вам станет гораздо легче и можно будет продолжить. Обычно всё исследование занимает менее 10 минут.
В связи с влиянием высокоамплитудных дыхательных движений и двигательной активности плода на кровоток в его сосудах исследование допустимо проводить только в период апноэ и двигательного покоя плода при частоте сердечных сокращений от 120 до 160 уд/мин.
Активные поведенческие состояния плода вызывают неравномерную форму КСК, что препятствует их адекватной оценке. При повышении частоты сердечных сокращений плода отмечается снижение численных значений ИР в артерии пуповины и соответственно при снижении, численные значения индексов возрастают.
Поэтому если Ваш малыш решил размяться или потренироваться дышать, или на него напала икота именно во время проведения допплерометрии, то придётся немного подождать.
Несколько слов о допплерометрии во время скрининга 1 триместра в 11-13 недель.
Механизмом, лежащим в основе развития преэклампсии, является неправильное развитие плаценты
Риск развития преэклампсии у каждой пациентки может быть определён на основании сочетания следующих факторов:
- Расовой принадлежности, веса, наличия высокого давления при предшествующих беременностях
- Артериального давления при данной беременности
- Допплерометрии (УЗ измерения) кровотока в маточных артериях (сосудах, снабжающих кровью плаценту)
- Измерения уровня плацентарных гормонов в сыворотке крови матери
Во время скрининга 1 триместра в нашем центре проводится допплерометрия кровотока в маточных артериях всем беременным. Но, как видите, для наиболее достоверного расчёта рисков одной только допплерометрии недостаточно и требуются дополнительные анализы.
Источники информации:
Основы допплерометрии в акушерстве. 2007, М.В. Медведев
Девять месяцев беременности это особенный период в жизни каждой женщины. Разные будущие мамочки по-разному относятся к своему новому положению – кто-то постоянно волнуется, чтобы все было правильно и последовательно, кто-то остается в своем привычном режиме.
Кого-то охватывают тревоги и переживания за маленькую жизнь, а кто-то даже не замечает течения беременности. Многие женщины меняют привычный режим сна и питания, записываются на гимнастику для беременных, лекции для молодых родителей и курсы усовершенствования.
Тем временем другой категории женщин вполне хватает походов на работу в привычном режиме и опыта трижды рожавшей подруги. Огромное влияние на самочувствие и самосознание себя в новой роли играет окружение.
Так, наслушавшись рассказов о вреде узи, будущая мама может упорно отказываться от диагностики, боясь нанести вред малышу. Или же совсем наоборот: женщина поскорее хочет пройти ультразвуковую диагностику, чтобы определить, нет ли у ребенка каких-либо проблем, и не требуется ли лечение.
Узи необходимо для того, чтобы посмотреть на размещение ребенка в утробе и оценить ход его развития. Иногда необходима дополнительная узи диагностика, под названием допплерометрия. О ней и поговорим.
Что же можно узнать у беременных с помощью допплерометрии?
Допплерометрия при беременности необходим для того, чтобы изучить кровоток в сосудах женщины, определить его направление и скорость в артериях и венах, узнать ширину просветов сосудов и определить внутрисосудистое давление. Благодаря допплерометрии можно исследовать и состояние малыша: его сердцебиение, проходимость и просвет сосудов пуповины, снабжение органов кровью, диагностировать гипоксию или обвитие пуповиной.Виды допплерометрия?
Обратите внимание на тот нюанс, что допплерометрия может быть двух разных видов: дуплексное и триплексное сканирование. Дуплексное сканирование направлено на просмотр сосудов и их проходимости, их анатомии, скорости кровотока. При триплексном сканировании добавляется цветное изображение. Триплексное сканирование считается более точным. Радостной новостью можно считать то, что никакой специальной подготовки для прохождения процедуры не требуется.Нормы допплерометрии при беременности по неделям таблица
Нормы Индекса Резистенции для маточной артерии


Нормы Индекса Резистенции для артерии пуповины


Безопасна ли допплерометрия для плода
Допплерометрия абсолютно безопасна и не способна нанести ощутимого вреда вашему малышу. Плюс - это совершенно безболезненно. Дополнительным аргументом для прохождения данной процедуры является то, что большинство заболеваний проще предотвратить, нежели потом лечить. Заметить неполадки в функционировании сосудов очень важно, как для будущей мамы, так и для ее ребенка, ведь это моет сохранить жизнь и здоровье обоим. После процедуры будет проще определить наиболее подходящий вид родов.На каком сроке делают допплерометрию при беременности
Допплерометрию, как правило, назначают в последнем триместре беременности или немного раньше, начиная с двадцать третьей недели и аж до тридцать четвертой. Впрочем, назначение такого вида обследования остается на усмотрение врача и может быть произведено гораздо раньше. При наличии преэклампсии, повышенного артериального давления, сахарного диабета, гестоза. Проблем с почками, плохой наследственности допплерометрию могут назначить и на ранних сроках. Если женщина не может распрощаться с такой вредной привычкой, как курение, без обследования просто не обойтись.Проходить или не проходить допплерометрию решать вам. Однако обратите внимание на то, что если у вас существуют явные показания к дополнительному обследованию, лучше не отказываться. Это поможет вам обрести внутреннее спокойствие и предотвратить возможные неприятности, связанные со здоровьем вас и вашего малыша.
Во время беременности, особенно в последнем триместре, врачи часто направляют беременную женщину на допплерометрию. Допплерометрия позволяет определить скорость кровотока в сосудах. Наиболее доступными и удобными сосудами для исследования являются артерии пуповины плода, маточные артерии, средняя мозговая артерия и аорта плода.
Допплерометрию используют при таких заболеваниях беременной, как гестоз, гипертоническая болезнь, заболевания почек, диабет. А также для выяснения причин врожденных пороков развития плода, несоответствия размеров плода сроку беременности, маловодия, преждевременного созревание плаценты, врожденных пороков сердца, аномалий пуповины, хромосомной патологии.
Из-за того, что количественная оценка кровотока по сосуду достаточно сложна, в акушерстве чаще используют относительные показатели. Наиболее часто используют следующие показатели: индекс резистентности (ИР), пульсационный индекс (ПИ), систоло-диастолическое отношение (СДО). Высокие значения индексов характеризуют повышенное сопротивление кровотоку, низкие значения отражают снижение сопротивления кровотоку. Если СДО – более 4,4; ИР – более 0,773, измеренные в средней мозговой артерии начиная с 22 недели беременности, то это может говорить о возможных проблемах.
По результатам оценки индексов ставят различные степени нарушения кровотока. Существуют три степени нарушения кровообращения:
1 СТЕПЕНЬ:
2 СТЕПЕНЬ: одновременное нарушение маточно-плацентарного и плодово-плацентарного кровотока, не достигающие критических изменений (сохранен конечный диастолический кровоток);
3 СТЕПЕНЬ: критические нарушения плодово-плацентарного кровотока (отсутствие кровотока или реверсный диастолический кровоток) при сохраненном либо нарушенном маточно-плацентарном кровотоке.
Для постановки диагноза «Гипоксия плода» необходимо проверить кровоток в динамике, то есть повторить процедуру допплерометрии через некоторое время.
Если в результате исследования обнаружено нарушение кровотока, то в зависимости от степени нарушения, врач назначает соответствующее лечение или направляет на плановое родоразрешение.
Допплерометрия маточно-плацентарно-плодового кровотока: Назад
Эффект Допплера основан на изменении частоты звуковой волны в зависимости от скорости наблюдаемого излучателя. В нашем случае – изменение частоты отраженного ультразвукового сигнала от неравномерно движущейся среды – крови в сосудах. Изменения частоты отраженного сигнала регистрируются в виде кривых скоростей кровотока (КСК).
Гемодинамические нарушения в функциональной системе «мать-плацента-плод» являются ведущим патогенетическим механизмом нарушения состояния и развития плода при различных осложнениях беременности. При этом в подавляющем большинстве наблюдений гемодинамические нарушения характеризуются универсальностью и однотипностью изменений вне зависимости от состояния плода и этиопатогенетического фактора.
Изменение нормальных показателей КСК – есть неспецифическое проявление многих патологических состояний плода, причем во многих случаях предшествующие появлению клинических симптомов, важно что это относится и к основным патологическим состояниям при беременности – СЗРП, гипоксия плода, гестоз и др. При сроке от 18-19 до 25-26 недель Доппле-рометрия – метод выбора, т.к. биофизический профиль плода информативен с 26 недель, а кар-диотокография еще не показательна.
Методика допплерометрии предполагает получение кривых скоростей кровотока в сосудах маточно-плацентарно-плодового кровотока, вычисление индексов сосудистого сопротивления (ИСС), анализ полученных результатов.
Показания к допплерометрии
Заболевание беременной:
гестоз;
гипертоническая болезнь;
заболевания почек;
коллагеновые сосудистые заболевания;
диабет;
резус-сенсибилизация.
Заболевания и врожденные пороки развития плода
СЗРП;
несоответствие размеров плода сроку беременности;
необъяснимое маловодие;
преждевременное созревание плаценты;
неиммунная водянка;
диссоциированный тип развития плодов при многоплодной беременности;
врожденные пороки сердца;
патологические типы кардиотокограмм; аномалии пуповины;
хромосомная патология.
Осложненный акушерский анамнез (СЗРП, гестоз, дистресс плода и мертворождение при предыдущих беременностях).
Классификация нарушения кровообращения
1 СТЕПЕНЬ:
А – нарушение маточно-плацентарного кровотока при сохраненном плодово-плацентарном кровотоке;
Б – нарушение плодово-плацентарного кровотока при сохраненном маточно-плацентарном кровотоке;
2 СТЕПЕНЬ:
Одновременное нарушение маточно-плацентарного и плодово-плацентарного кровотока, не достигающие критических изменений (сохранен конечный диастолический кровоток).
3 СТЕПЕНЬ:
Критические нарушения плодово-плацентарного кровотока (отсутствие кровотока или реверсный диастолический кровоток) при сохраненном либо нарушенном маточно-плацентарном кровотоке.
При динамическом наблюдении не отмечается нормализация или улучшение показателей гемодинамики при 1А, 2 и 3 степени нарушения маточно-плацентарно-плодового кровотока. Отмечена нормализация плодово-плацентарного кровотока только при 1Б степени, обычно у беременных с угрозой прерывания.
Классификация нарушения гемодинамики плода
1 СТЕПЕНЬ – нарушение плодово-плацентарного кровотока, не достигающее критических значений и удовлетворительное состояние (нарушение кровотока только в артерии пуповины). СДО в грудной части аорты – 5,52 ± 0,14, во внутренней сонной артерии – 3,50 ± 1,3. Происходит компенсаторно снижение индекса диастолической функции обоих желудочков сердца плода в 58,3% случаев, повышение максимальной скорости кровотока через все клапаны сердца в 33,3%.
2 СТЕПЕНЬ – компенсированное нарушение гемодинамики плода (нарушение собственно гемодинамики плода). Централизация . Снижение максимальной скорости кровотока через все клапаны сердца плода в 50% случаев, для левых отделов – в меньшей степени. Дальнейшее снижение показателя диастолической функции желудочков (Е/А). Сохраняется превалирование правых отделов сердца плода. Патологический спектр кровотока в аорте и/или внутренней сонной артерии плода. Аорта – нарушение кровообращения по типу нарушений в артерии пуповины. Во внутренней сонной артерии повышение уровня диастолическо-го кровотока – снижение сопротивления микроваскулярного русла полушарий головного моз-га плода. В 100% случаев нарушение кровообращения в этих сосудах вторичное по отношению к изменениям в артерии пуповины. Вторичность изменений во внутренней сонной артерии к изменениям в аорте плода не установлена. Первичное изменение кровообращения сосудов головного мозга встречается значительно реже (неплацентарный тип ).
2 степень не продолжительна, быстро переходит в 3 степень.
3 СТЕПЕНЬ – критическое состояние гемодинамики плода.Преобладание в функциональном отношении левых отделов сердца над правыми – более глубокая перестройка внутрисердечной гемодинамики, связанная с централизацией кровообращения. Усиление гипоксии плода – снижение чрезклапанного кровотока на 10,3% для клапанов левых отделов и на 23,3% – для правых. Функциональная недостаточность трикуспидального клапана в 66,7% случаев (потоки регургитации). Аорта – снижение диастолического кровотока до его отсутствия (69,6%). Снижение резистентности внутренней сонной артерии в 57,1% случаев. Сочетание одновременного нарушения в аорте и во внутренней сонной артерии чаще, чем во 2 степени нарушения (14,3% и 42,3% соответственно).
Этапность нарушений
1 степень во вторую переходит в среднем через 3 недели; 2 в 3 через 1,3 недели. Возможна компенсация нарушений в различных стадиях, больше в первой стадии, меньше – во второй. В 3 стадии – декомпенсация плодовой гемодинамики.
Перинатальные потери: 1 степень нарушения плодовой гемодинамики – 6,1% случаев, 2 степень – 26,7%, 3 степень – 39,3%.
Интенсивная терапия новорожденных: 1 степень – 35,5%, 2 степень – 45,5%, 3 степень – 88,2%.
Выводы:
Повышение СДО (периферического сопротивления)- фактор высокого риска осложнения в неонатальном периоде.
Наиболее частая причина повышения СДО – внутриутробное инфицирование.
Длительный спазм мозговых сосудов играет важную роль в снижении компенсаторных возможностей, что приводит к нарушению процессов адаптации в раннем неонатальном периоде.
Среднее значение ИР маточной артерии в 22-41 недели беременности.
1.Новорожденные, родившиеся в нормальном состоянии – 0,482± 0,052.
Новорожденные, родившиеся с начальными признаками гипоксии в раннем неонаталь-ном периоде – 0,623±0,042.
Новорожденные, родившиеся в состоянии средней тяжести 0,662± 0,048.
Новорожденные, родившиеся в тяжелом и крайне тяжелом состоянии; смерть в раннем неонатальном периоде – 0,750±0,072.
После 29 недель пороговая величина СДО (хотя бы с одной стороны) – 2,4, ИР – 0,583.
При артериальной гипотонии в 88% случаев снижение МПК из-за малого минутного объема крови.
Снижение ФПК и МПК с высокой вероятностью указывает на возможность развития осложнений у новорожденных в раннем неонатальном периоде, в то же время отсутствие снижения не является достоверным диагностическим критерием недостаточности плацентарного кровообращения, которая является причиной хронического внутриутробного страдания плода в 45-60% случаев.
Основная причина гипотрофии – нарушение маточно-плацентарного кровотока.
Прогнозирование СЗРП:
При нарушении кровотока 1А степени синдром СЗРП развивается в 93,2% случаев; с од-ной стороны – в 66,7% случаев, с двух сторон -95,7%. При нарушении кровообращения 1Б сте-пени СЗРП развивается в 81,6% случаев. При одновременном снижении МПК и ФПК – в 100% случаев.
Под влиянием терапии возможно улучшение гемодинамики при легкой степени гестоза. При этом нарушение кровообращения в маточно-плацентарном звене менее подвержено положительной динамике, чем в плодово-плацентарном звене, что можно объяснить развитием морфологических изменений в сосудах матки вследствие гестоза. В то же время нормализация кровотока в 40% случаев в артерии пуповины предполагает возможный функциональный характер изменений фетоплацентарной гемодинамики. Однако при тяжелом течении гестоза фетоплацентарная гемодинамика после лечения существенно не изменялась. Появление «нулевого» или ретроградного кровотока в артерии пуповины, свидетельствующие о крайней степени страдания плода, диктует необходимость отказа от терапии в пользу экстренного родоразрешения.
Диагностическая значимость допплерометрии МА и АП достоверна только при наруше-нии кровотока, при ненормальных КСК. Однако допплерометрия МА и АП при несоответствии размеров плода сроку беременности (при подозрении на симметричную форму гипотрофии) может использоваться для дифференциальной диагностики со здоровым маловесных плодом. Наличие нормального кровотока при небольшом по размерам плоде в большинстве случаев будет говорить о наличии здорового маловесного плода.
Еще выводы:
Допплерометрия достаточно надежный метод диагностики состояния плода.
Нормальные показатели ФПК и МПК, мозгового кровотока не являются достоверными диагностическими критериями отсутствия нарушения состояния плода.
Снижение плацентарного кровотока в большинстве случаев сопровождается гипотрофией плода.
Есть четкая зависимость между характером кровотока в маточной артерии и выраженностью клинической картины гестоза (нарушение в 59,5%).
При гестозе нарушение кровообращения возникает только в одной артерии в 80,9% случаев (19,1% в 2-х маточных артериях). В связи с этим кровоток надо оценивать в обеих маточ-ных артериях.
При гестозе плодово-плацентарный кровоток нарушен почти у половины беременных; при СЗРП в 84,4% случаев.
Зависимости между частотой нарушений кровотока в артерии пуповины и клинической картиной гестоза не выявлено.
Нарушение кровотока в аорте плода сопровождается выраженной ФПН, клинически проявляется СЗРП 2 и 3 степени.
При гестозах первично нарушается кровоток в маточной артерии, затем, по мере углубления нарушений, в артерии пуповины.
Перинатальная смертность:
При нормальных показателях МПП кровотока и 1 степени нарушения случаев перинатальной смертности нет, 2 степени – в 13,3%, 3 степени – в 46,7% случаев.
Допплерометрическое исследование, проведенное у женщин с нарушением гемодинамики 3 степени в системе «мать-плацента-плод», позволило установить неэффективность проводимой терапии плацентарной недостаточности. При консервативном ведении родов перинатальная смертность составила 50%. При родоразрешении путем кесарева сечения перинатальных потерь не было.
Комплексная допплерометрическая оценка кровотока маточной артерии и артерии пуповины может рассматриваться как объективный показатель тяжести гестоза вне зависимости от его клинических проявлений.
Допплерометрия в правой маточной артерии – ценный метод в диагностике позволяющий во 2 триместре выделить группу беременных высокого риска по развитию позднего гестоза (с 20-24 недель, наиболее точно 24-28 недель). Достоверность составляет 98%. Согласно теории о преимущественном кровоснабжении правой маточной артерией матки, частота гестоза и СЗРП выше при расположении плаценты по левой стенке матки. У повторнородящих при расположении плаценты слева достоверно чаще развивается СЗРП, чем у первородящих. При плаценте расположенной справа различий нет. Вероятно, это происходит потому, что послеро-довая инволюция матки приводит к существенной редукции «неполноценного» русла левой МА.
Допплерометрия имеет высокую диагностическую и прогностическую ценность при осложнении беременности: ОПГ – гестоз, СЗРП, внутриутробная гипоксия плода.
Этот метод позволяет прогнозировать осложненное течение раннего неонатального периода и развитие неврологических нарушений у новорожденного.
Исход беременности и родов определяется не столько нозологической принадлежностью, сколько степенью нарушения гемодинамики в системе мать-плацента-плод.
Своевременная коррекция тактики ведения беременности и родов, медикаментозная терапия, проводимая с учетом допплерометрических показателей, могут снизить перинатальную заболеваемость и смертность, но не исключают высокого риска развития тяжелых неврологических осложнений в раннем неонатальном периоде.
Высокая диагностическая ценность исследования кровотока в МА при СЗРП объясняется тем, что первичным звеном развития данной патологии в большинстве случаев являются нарушения маточно-плацентарного кровотока. При изменении КСК в одной маточной артерии СЗРП развивается в 63,6% случаев, в 2-х – в 100% случаев.
При гестозе патологические КСК выявляются в 75% случаев. При тяжелых формах гестоза изменения происходят параллельно в артерии пуповины. При гипертонии точность прогнозирования неблагоприятных перинатальных исходов во время беременности значительно превышает точность клинических тестов (АД, клиренс креатинина, мочевина и др.).
При повышении СДО в маточной артерии более 2,6 прогнозирование неблагоприятных исходов с чувствительностью 81%, специфичностью 90%.
Если ориентироваться на дикротическую выемку чувствительность – 87%, специфичность до 95%.
Для прогноза осложнений в 3 триместре важна оценка КСК во 2 триместре беременности. Патологические КСК в 15-26 недель беременности – достоверный прогностический признак развития в 3 триместре гестоза и СЗРП. Выявление патологического снижения диастолического кровотока в маточной артерии на 4-16 недель предшествует появлению клинических симптомов гестоза. Исследование КСК в маточной артерии позволяет с большой точностью прогнозировать отслойку плаценты. За 4 недели до отслойки плаценты (у 4 из 7 беременных) отмечено патологическое снижение диастолического кровотока, появление дикротической вы-емки. При отслойке СДО в артерии пуповины повышается до 6,0.
Прогнозирование гестоза, СЗРП во 2 триместре.
Исследование проводилось в группе беременных с высоким риском развития плацентарной недостаточности: гипертония различного генеза, угроза прерывания, привычный выкидыш, пиелонефрит, рождение ранее детей с СЗРП, в анамнезе тяжелая форма гестоза.
Прогноз развития гестоза, СЗРП во 2 триместре беременности при выявлении различной степени нарушения кровообращения.1А степень 32,5% случаев гестоз 19%
СЗРП 14%
1Б3728 степень 7,3% случаев СЗРП 7%
2 степень 5,8% Гестоз 63%
СЗРП 100%
3 степень 7,3% Гестоз 64%
СЗРП 100%
При патологических КСК необходимо повторное обследование, так как повышение показателей ПМП кровотока может быть при наличии клинических и ультразвуковых признаков угрозы прерывания беременности (транзиторное нарушение кровообращения 1 степени). При повторных исследованиях, позволяющих выявить стабильные гемодинамические нарушения, значительно возрастает прогностическая ценность метода в отношении подтверждения или исключения развития гестоза или формирования СЗРП.
Тактика.
При отсутствии диастолического компонента или при отрицательных значениях диастолического кровотока в артерии пуповины или/и аорте плода родоразрешение в день обнаружения.
При отсутствии диастолического компонента (без отрицательного диастолического кровотока) после 31-32 недель – кесарево сечение. До 31 недели мониторные наблюдения с использованием нестрессового теста.
Отмечена прямая связь между отсутствием диастолического компонента кровотока в артерии пуповины и патологической пульсации в вене пуповины и перинатальной смертностью.
При нулевых и отрицательных значениях диастолического кровотока в артерии пуповины в 19,5-26,6% случаев выявляются хромосомные нарушения и врожденные пороки плода (!).
При отсутствии конечного диастолического кровотока более 4 недель при динамическом наблюдении, особенно во 2 триместре беременности, в 100% случаев выявляется хромосомная патология (чаще трисомия 18 и 21). В этих случаях чаще всего СЗРП не наблюдается.
При реверсивном кровотоке в диастолу обычно внутриутробная смерть плода наступает в течении 48-72 часов.
Время наступления гибели плода после выявления критического состояния плодово-плацентарного кровообращения колеблется от 1 до 16 дней (в среднем 6,1±1,5 дня) в сроке беременности 31-35 нед.
Учитывая неэффективность проводимой самой мощной терапии при критическом со-стоянии плодово-плацентарного кровотока, оправданным и единственно правильным является неотложное родоразрешение.
После 32-33 недель предпочтительным методом родоразрешением следует считать кесарево сечение, что позволяет избежать перинатальных потерь и значительно снизить частоту внутричерепных кровоизлияний и отдаленных постгипоксических осложнений у новорожденных, родившихся недоношенными и с малой массой тела.
Вопрос об акушерской тактике в сроки беременности 28-30 недель при критическом состоянии плодово-плацентарного кровотока остается дискутабельным. На современном этапе в эти сроки не оправдано экстренное абдоминальное родоразрешение, т.к. в большинстве наблюдений отмечаются выраженные метаболические сдвиги в организме плода или хромосомные нарушения.
Рациональным следует признать прерывание беременности до 28 недель, т.к. в большинстве данных случаев в динамике отмечается ухудшение показателей допплерометрии и быстрое нарастание тяжести гестоза, не поддающееся медикаментозной терапии.
Метод допплерометрии имеет большую диагностическую и прогностическую значи-мость в обнаружении критического состояния плода, особенно до 33-34 недель беременности, когда использование КТГ имеет значительное ограничение, а диагностическая ценность ее ос-тается невысокой.
После 34 недель беременности следует считать обоснованным досрочное родоразрешение путем операции кесарево сечение при выраженных нарушениях кровообращения (2-3 степени).
Тактика ведения беременности и родов в зависимости от степени нарушения маточно-плацентарно-плодового кровотока
1 СТЕПЕНЬ
Кратность исследования: до 30 недель – 1 раз в 3 недели, 30-34 нед.- 1 раз в 2 недели, 35-40 нед.- 1 раз в неделю.
При подозрении на ухудшение состояния плода допплерометрия проводится независимо от срока предыдущего исследования.
Проводится лечение плацентарной недостаточности; гестоза, диабета, другой патологии со стороны матери.
Кардиотахограмма плода – после 34 недель, определение биофизического профиля плода – после 26 недель.
Дородовая госпитализация в 36-37 недель в плановом порядке.
Родоразрешение через естественные родовые пути под тщательным контролем, с ранней амниотомией.
Учитывая наличие ложноотрицательных результатов допплерометрии при обследование беременных группы высокого перинатального риска, для объективной оценки состояния плода необходима его комплексная оценка – кардиотахограмма, биофизический профиль плода.
2 СТЕПЕНЬ
Обязательная госпитализация в стационар. Необходим допплерометрический контроль каждые 3-4 дня. Проводится интенсивная терапия плацентарной недостаточности для поддержания компенсаторных возможностей плода, лечение направленное на созревание легких плода, лечение патологии со стороны матери; пролонгирование беременности до 34-35 недель.
Родоразрешение путем операции кесарево сечение под эпидуральной анестезией.
3 СТЕПЕНЬ
Экстренное родоразрешение путем операции кесарево сечение. При недоношенной беременности консилиум принимает решение" исходя из желания матери.
При выявлении изолированного нарушения кровотока во внутренней сонной артерии, в средней мозговой артерии необходимо определение внеплацентарной причины гипоксии, проведение лечения. Контроль в динамике.
В дальнейшем необходимо внести коррективы в тактику ведения беременности и родов в зависимости от степени нарушения плодовой гемодинамики.
В акушерстве ведущее место среди всех дополнительных методов функционального исследования занимает ультразвуковая диагностика. Благодаря ей значительно снизилось число различных осложнений со стороны матери и ребенка.
Допплер УЗИ при беременности - это методика ультразвукового исследования, целью которого являются определение и оценка кровотока в маточно-плацентарно-плодной системе, позволяющие своевременно выявлять ранние нарушения в ней.
Суть методики
Допплер УЗИ, или допплерометрия (Допплерография) базируется на одноименном эффекте, сущность которого заключается в распространении в исследуемом объекте ультразвуковых колебаний заданной частоты, генерируемых пьезоэлементами датчика, в виде упругих волн.
Часть энергии этих волн, достигнув границы двух сред, имеющих разное ультразвуковое сопротивление, отражается и воспринимается тем же датчиком, а вторая часть переходит границу в соседнюю среду. Частота колебаний волн, отраженных от неподвижной среды, не изменяется и равна первоначальной генерируемой частоте колебаний.
Движущаяся навстречу ультразвуковым импульсами среда соприкасается с ними значительно чаще, чем неподвижная, и частота колебаний волн увеличивается, по сравнению с исходной. При движении же объекта в сторону, противоположную датчику, частота отраженных импульсов по мере отдаления становится все меньше. Разница частот отраженных и генерируемых волн называется допплеровским сдвигом, который имеет положительное значение в первом случае и отрицательное - во втором. Эта величина напрямую зависит от скорости движения исследуемого объекта и угла наклона датчика.
Таким образом, эффект Допплера является характеристикой изменения частоты ультразвуковых волн в результате их отражения от объекта движения, что в медицинском исследовании используется в целях определения скорости кровотока. Отражающей поверхностью в этом случае служат преимущественно эритроциты.
Скорость тока крови неодинакова вдоль стенок сосудов и в центре потока. Кроме того, она различна для разных сосудов, например, для пуповины и сосудов плаценты, маточных артерий и разных сосудов плода, во время систолы и диастолы (сокращение и расслабление мышцы сердца) и т. д.
Что показывает допплерометрия?
Широкий спектр частот усиливается, обрабатывается ультразвуковым сканнером и отображается на допплерограмме в виде графика спектральных кривых скоростей (дуплексное сканирование). Последние отражают изменения средней моментальной или наибольшей скоростей кровотока в течение одного сердечного цикла.
Существуют и аппараты цветового (триплексного) сканирования, которые преобразуют сигналы не в графики, а в изображение сосудов на мониторе в результате картирования разными цветами (красным и синим) разнонаправленных потоков крови - допплеровское цветовое картирование. Допплер дает возможность найти необходимый сосуд, увидеть его анатомическое расположение, особенности тока крови в определенном органе и диагностировать , сосудистые микроциркуляторные изменения в ней, врожденные сердечные пороки у плода, обвитие его шеи пуповиной (у 25% рожениц), нарушения в плацентарных сосудах и т. д.
Однако цветовой метод не позволяет рассчитать важные показатели по скорости кровотока, поэтому при необходимости эти два вида используются в комбинации. Достоверность допплерометрии в диагностике негативных изменений в состоянии плода, плаценты и матери составляет в среднем около 73%.

Расшифровка Допплер УЗИ при беременности
На полученном графике отмечаются определенные участки, проводятся расчеты специальных показателей (индексов) сосудистого сопротивления, характеризующих кровоток в определенных сосудах, и результаты сравниваются с установленными нормами.
Особой ценностью о состоянии маточно-плацентарного кровообращения обладает информация, которая получена при одновременном исследовании состояния кровотока в артериях пуповины, магистральных сосудах головного мозга, аорте и внутренних сонных артериях плода, а также в маточных артериях.
В целях оценки состояния тока крови используются в основном следующие индексы:
- А/В, или СДО - индекс систоло-диастолического отношения, означающий отношение максимальной скорости крови при систоле (А) к конечной ее скорости во время диастолы сердца (В).
- (А-В)/А, или ИР - индекс сопротивления, или резистентности.
- (А-В)/М, или ПИ - пульсационный индекс, в котором М означает среднюю скорость тока крови за один сердечный цикл.
Разработаны показатели нормы Допплер УЗИ при беременности для основных сосудов и сроков, например:
СДО в норме составляет:
- для аорты в 27-29 недель - 5,6 ± 0,7; в 30-32 недели - 5,40 ± 0,51; 33-35 недель - 5,22 ± 0,70; 36-41 недели - 4,90 ± 0,40;
- для пуповинной артерии - 3,20 ± 0,3; 2,86 ± 0, 48; 2,50 ± 0,33; 2,12 ± 0,26 соответственно;
- для маточных артерий - 1,83 ± 0,32; 1,76 ± 0,50; 1,70 ± 0,30; 1,65 ± 0,25 соответственно.
Средний ИР аорты плода - 0,75; для средней мозговой артерии от 22 недель беременности до родов ИР составляет 0,773, СДО - > 4,4.
В зависимости от этих показателей определяется степень нарушения маточно-плацентарного и плодно-плацентарного видов кровообращения:
- IA - нарушенный маточно-плацентарный кровоток при сохраненном плодно-плацентарном.
- IБ - нарушенный плодно-плацентарный кровоток при сохраненном маточно-плацентарном.
- II - нарушены оба вида кровотока, но не до критического значения.
- III - критическая степень нарушения плодно-плацентарного кровотока при нарушении или сохранении маточно-плацентарного.
Критериями диагностики маточно-плацентарного кровообращения является снижение скорости тока крови в артериях матки во время диастолы мышцы сердца, плодно-плацентарного - в артериях пуповины (от нулевого до отрицательных значений). Прогрессирование патологии ведет к этим изменениям в период не только диастолы, но и систолы, а также к увеличению их длительности.
Как проводится исследование
Показаниями являются наличие:
- сахарного диабета, сосудистых заболеваний аутоиммунной этиологии, почечной патологии, повышенного артериального давления;
- осложнений течения настоящей беременности - маловодие, водянка или многоплодие, преждевременное созревание или приращение плаценты, перенашивание беременности;
- несоответствия развития плода срокам беременности, подозрения на пороки его развития или хромосомные заболевания, обвития вокруг шеи плода пуповины и/или ее аномалий, внутриутробной гипоксии плода, неудовлетворительных или сомнительных результатов проведения кардиотокографического (КТГ) исследования состояния плода;
- резус-сенсибилизации, гестоза;
- отягощенного акушерского анамнеза при прошлых беременностях - гестозы, задержка внутриутробного развития плода, различные аномалии его развития или пуповины, невынашивание беременности;
- возраста женщины более 35 или менее 20 лет.
Специальная подготовка не требуется. Противопоказания отсутствуют. Проводить УЗИ можно при полном и пустом мочевом пузыре, натощак или после приема пищи.
Как делают УЗИ Допплера?
Оно внешне мало чем отличается от обычного, знакомого всем женщинам, ультразвукового исследования и длится в течение 15-30 минут. Осуществляется процедура в горизонтальном положении на спине после смазывания поверхности живота специальным гелем: для лучшего контакта кожи с датчиком аппарата. Она безопасна для будущей матери и плода.
На каком сроке беременности проводят допплерометрия?
Проведение этого метода исследования возможно не раньше 20-й недели, то есть после окончательного формирования плаценты, но наиболее информативным оно является в период интенсивного роста плода, который происходит с 27-й по 34-ю неделю беременности.
Для ранних выявлений патологических изменений в маточно-плацентарно-плодной системе грубого характера Допплер, как правило, проводят на 20-24 неделе, а на 30-й-34-й неделе - в комплексе с УЗИ.
Возможность использования допплерометрии в течение всей беременности, простота применения и безопасность, в том числе и на ранних ее сроках, при высокой диагностической и прогностической информативности сделали эту методику исследования кровообращения незаменимой в акушерской практике.
Обратил внимание, что большинство беременных, пришедших ко мне на допплерометрию, более того, оплативших эту услугу, не имеют представления о том, что скрывается за этим словом и нужно ли им вообще это исследование.
Несмотря, на такой сложный заголовок, я постараюсь максимально просто рассказать, что это такое, зачем, когда и почему нужно это исследование, нужно ли оно всем беременным подряд, а также как относится к результатам данного исследования.
Деятельность акушеров-гинекологов в РФ регламентируется Приказом Министерства Здравоохранения РФ от 1 ноября 2012г. N 572н "Об утверждении Порядка оказания медицинской помощи по профилю " (за исключением использования вспомогательных репродуктивных технологий)"
Так вот, в приложении №5 этого приказа написано: «Скрининговое УЗИ плода в сроке 30-34 недели с допплерометрией, кардиотокография (далее – КТГ) плода после 33 недель».
Таким образом, допплерометрия в РФ является скрининговым исследованием (т.е. делается всем беременным) в третьем триместре. Более того, допплерометрия проводится всем пациенткам, госпитализированным в акушерский стационар во 2-3 триместрах вплоть до родов. Насколько это целесообразно, постараемся разобраться чуть позже.
Плацентарная недостаточность и связанное с ней нарушение кровотока в системе мать-плацента-плод являются основной причиной внутриутробной задержки развития среди плодов без пороков развития, а также одной из возможных причин таких осложнений беременности, как преэклампсия, преждевременные роды, преждевременная отслойка плаценты, антенатальная гибель плода.
С помощью допплерометрии можно диагностировать нарушение маточно-плацентарно-плодового кровотока и оценить степень тяжести гемодинамических нарушений.
Но если вы спросите акушера-гинеколога, имеющего достаточный опыт работы в акушерском стационаре, помогает ли допплерометрия на сроке «близком к доношенному» снизить антенатальные потери? – скорее всего он ответит, что нет.
Немного истории
Кристиан Андре́ас До́пплер (1803-1853) - австрийский математик и физик, профессор, почётный доктор Пражского университета, член Королевского научного общества Богемии и Венской академии наук. Наиболее известен своими исследованиями в области акустики и оптики, он первым обосновал зависимость частоты звуковых и световых колебаний, воспринимаемых наблюдателем, от скорости и направления движения источника волн и наблюдателя относительно друг друга.
Физический эффект, открытый Допплером, является неотъемлемой частью современных теорий о происхождении Вселенной (таких как теория Большого взрыва и красного смещения), используется в прогнозировании погоды, в изучении движения звёзд, лежит в основе функционирования радаров и систем навигации. Широкое применение эффект Допплера получил в современной медицине - сложно представить себе современный ультразвуковой аппарат без возможности проведения исследований, основанных на эффекте Допплера.
Первая публикация о применении допплерометрии в акушерстве относится к 1977 г., когда D. FitzGerald и J. Drumm зарегистрировали кривые скоростей кровотока (КСК) в артерии пуповины с помощью датчика непрерывной волны. Впервые допплерометрию в России для оценки состояния плода применил А.Н. Стрижаков и соавторы в 1985г.
Первый опыт использования цветового допплеровского картирования (ЦДК) в акушерской практике связан с именами D. Maulik et al. и A. Kurjak (1986г).
Что собственно мы измеряем?
Бегущая по сосудам кровь, состоит из множества частиц, движущихся с различной скоростью в момент сокращения сердца (систолу) и в момент его расслабления (диастолу). Если ультразвуковая волна, испускаемая датчиком, отражается от неподвижного объекта, то её отражение возвращается в датчик с той же частотой, а если отражение приходит от подвижных частиц (ток крови в сосудах), то частота изменяется. Разница между частотой испускаемых и частотой возвращающихся ультразвуковых волн и называется допплеровский сдвиг.
Аппарат УЗИ способен регистрировать совокупность допплеровских сдвигов и выводить на экран в виде кривой допплеровского спектра. На основе полученных данных, мы можем высчитать скорость кровотока в систолу и в диастолу и, оценивая кривые скоростей кровотока (КСК), делать выводы о том, есть ли нарушения гемодинамики, или нет.
С целью оценки гемодинамики в системе мать-плацента-плод можно производить измерение скоростей кровотока в маточных артериях, артериях пуповины, аорте плода, средней мозговой артерии, а также в венозном протоке и вене пуповины.
Минимальным обязательным объёмом допплеровского исследования считается оценка КСК в обеих маточных артериях и артерии пуповины. В подавляющем большинстве случаев этого вполне достаточно, чтобы исключить нарушения гемодинамики в системе мать-плацента-плод.

При необходимости, в случаях внутриутробной задержки роста плода, выявленных нарушениях КСК в пуповине, исследование может быть дополнено изучением кровотока в других сосудах.
Оценка кровотока в средней мозговой артерии на основе измерения Пиковой Систолической Скорости необходима, в основном, как метод динамического наблюдении за состоянием плода при гемолитической болезни.
Немного о патогенезе плацентарной недостаточности (без медицинского образования эту часть проще пропустить и просто посмотреть видео о плаценте )
Проблемы закладываются уже на самых ранних этапах развития беременности.
Выделяют следующие этапы нарушения маточно-плацентарного кровообращения: нарушение эндоваскулярной миграции трофобласта, недостаточность инвазии вневорсинчатого хориона, нарушение дифференцировки ворсин плаценты.
- Нарушение эндоваскулярной миграции трофобласта в I триместре беременности приводит к задержке формирования маточно-плацентарного кровообращения с образованием некротических изменений плацентарного ложа, вплоть до его полного отграничения, и последующей гибели эмбриона.
- Недостаточность инвазии вневорсинчатого хориона приводит к неполному преобразованию спиральных артерий, что рассматривают одним из основных механизмов редукции маточно-плацентарного кровообращения с развитием гипотрофии плода. В результате этого часть спиральных артерий не трансформируется на протяжении всей своей длины, у другой части - преобразования происходят только в их децидуальных сегментах, не затрагивая миометральные, что сохраняет способность сосудов отвечать на вазоконстрикторные стимулы.
- Нарушения дифференцировки ворсин плаценты имеют большое значение в патогенезе ПН. Они проявляются их замедленным развитием или неравномерным созреванием с наличием в плаценте ворсин всех типов. При этом нарушаются процессы формирования синцитиокапиллярных мембран и/или происходит утолщение плацентарного барьера за счёт накопления в базальном слое коллагена и отростков фибробластов, на фоне которого затрудняются процессы обмена веществ через плацентарную мембрану.
В основе механизма, обеспечивающего увеличение маточно-плацентарного кровотока, лежит снижение преплацентарного сопротивления току крови. В результате сложного процесса инвазии трофобласта, оболочка спиральных артерий оказывается полностью лишённой гладкомышечных элементов и становится нечувствительной к действию различных эндогенных прессорных агентов.
Из вышесказанного становится очевидным, что изучение КСК в маточных артериях позволяет нам фактически судить о состоянии спиральных артерий, патологические изменения которых являются основными в патогенезе плацентарной недостаточности и гестоза, а изучение КСК в артериях пуповины позволяет оценить периферическое сосудистое сопротивление плодовой части плаценты.
Классификация гемодинамических нарушений
Выделяют 3 степени тяжести:
I степень
А- нарушение КСК в маточных артериях при нормальных КСК в артериях пуповины.
Б- нарушение КСК в артериях пуповины при нормальных КСК в маточных артериях.
II степень –
одновременное нарушение КСК в маточных артериях и артериях пуповины, не достигающее критических изменений (сохранён конечный диастолический кровоток).
III степень –
критические нарушения КСК в артериях пуповины (отсутствие или реверсный диастолический кровоток) при сохранённом или нарушенном маточно-плацентарном кровотоке.
Когда нужно проводить допплерометрию?
Динамические допплеровские исследования, проведенные с конца 1 триместра беременности, показали, что максимальное снижение резистентности маточных артерий происходит к 16 неделе.
Это означает завершение морфологических изменений спиральных артерий и окончательное формирование низкорезистентного кровотока в бассейне маточных артерий.
Поэтому оптимальным сроком проведения допплерометрии является, по мнению большинства исследователей, время проведения скринингового УЗИ в 19-21 неделю беременности.
Однако, примерно у трети пациенток с нормально протекающей беременностью, завершение морфологических изменений спиральных артерий и соответственно окончательное формирование низкорезистентного кровотока в маточных артериях происходит к 25-28 неделям беременности.
Многие авторы неоднократно сообщали о возможности нормализации КСК в маточных артериях с увеличением срока беременности. По данным мультицентрового исследования, в котором приняло участие 8 центров из Екатеринбурга, Иркутска, Йошкар-Олы, Красноярска (2 центра), Мурманска, Новосибирска и Тюмени - нормализация кровотока была отмечена в 71,7% случаев. В 54,3% наблюдений она произошла в течение ближайшего времени (до 28 нед), в 32,7% - в интервале 29-33 нед и в 13% - после 34 нед.
В связи с этим, в случае выявления у Вас нарушения кровотока в маточных артериях в 19-21 неделю, не нужно сразу пугаться, госпитализироваться и лечиться чем-нибудь. Нужно проконсультироваться с акушером-гинекологом, уточнить, нет ли у Вас нарушений со стороны свёртывающей системы крови, на которые можно было бы повлиять медикаментозно уже сейчас, и повторить допплерометрию через 2-3 недели.
Если нарушения сохраняются, но степень тяжести нарушений остаётся прежней, то целесообразно вновь повторить исследование через 2 недели, но уже совместно с фетометрией с целью оценить динамику роста плода.
Следует подчеркнуть, что патологические КСК характеризуются нестабильностью, в связи с чем, численные значения индекса резистентности, полученные в разные дни, могут существенно отличаться друг от друга, оставаясь выше нормативных значений. Поэтому не нужно следить за самими цифрами и делать ошибочных выводов о том, что всё стало хуже, или наоборот дела идут на поправку.
Нарушение кровотока IБ степени не является более тяжёлым состоянием относительно IA степени, а говорит о том, что рост периферического сосудистого сопротивления происходит не со стороны спиральных артерий матки, а со стороны плодовой части плаценты за счёт снижения васкуляризации концевых ворсин.
Однако тут есть нюанс.
Проведенные динамические допплеровские наблюдения показали, что в начале патологического процесса отсутствие конечного диастолического компонента кровотока обнаруживается только в отдельных сердечных циклах и имеет небольшую продолжительность. По мере прогрессирования патологического процесса эти изменения начинают регистрироваться во всех сердечных циклах с одновременным постепенным увеличением продолжительного нулевого участка вплоть до исчезновения положительного диастолического компонента кровотока на протяжении половины сердечного цикла. Терминальные изменения характеризуются появлением реверсного диастолического кровотока. Так же, как и в случаях нулевых значений, реверсный диастолический кровоток первоначально отмечается как короткий эпизод в отдельных сердечных циклах, а затем начинает регистрироваться во всех циклах, занимая большую часть диастолической фазы.
В связи с этим, обнаружив нарушение КСК в артерии пуповины, соответствующее IБ степени, всегда есть опасение, что мы застали начало патологического процесса и, возможно, не застали те единичные случаи отсутствия конечного диастолического компонента, говорящие уже о III степени. Поэтому обычно, при обнаружении нарушения кровотока IБ степени в 19-21 неделю рекомендуют контроль допплерометрии через 5-7 дней. В динамике, нарушение кровотока IБ степени, диагностированное в 19-21 недели беременности, также может нормализоваться.
В нормальной пуповине есть две артерии. В норме показатели сосудистого сопротивления в обеих артериях пуповины приблизительно одинаковы. Причиной некоторых различий индексов сосудистого сопротивления при оценке КСК в артериях пуповины является то, что каждая из артерий несет кровь приблизительно к половине плаценты, в одной из которых могут быть нарушения сосудистой сети. В этом случае оценка степени тяжести проводится по той артерии, в которой нарушения более выражены. Исключением являются случаи гипоплазии одной из артерий пуповины, когда диаметр одной артерии более чем в 2 раза меньше диаметра второй. Как правило, в гипоплазированной артерии кровоток нарушен, но это не связано с функцией плаценты и, в большинстве случаев, не приводит к гипоксии плода. В этом случае оценку проводят как при единственной артерии пуповины, по артерии с нормальным диаметром.
При регистрации нарушений кровотока в конце II и III триместре предложена следующая акушерская тактика:
При I степени гемодинамических нарушений
беременные подлежат динамическому наблюдению с использованием эхографии, допплерографии и кардиотокографии с интервалом 5-7 дней. При ухудшении показателей кардиотокографии показан ежедневный допплерометрический и кардиотокографический контроль за состоянием плода. При отсутствии патологических кардиотокографических показателей возможно пролонгирование беременности до доношенного срока. Родоразрешение можно проводить через естественные родовые пути под кардиомониторным контролем за состоянием плода.
При II степени гемодинамических нарушений
маточно-плацентарного и плодово-плацентарного кровотока следует проводить допплерографическое и кардиотокографическое наблюдение не реже 1 раза в 2 дня. В случае обнаружения патологических КСК в обеих маточных артериях и дикротической выемки на допплерограмме следует своевременно решать вопрос о досрочном родоразрешении. При присоединении кардиотокографических признаков выраженного страдания плода в сроке более 32 нед беременности необходимо экстренное родоразрешение путем операции кесарева сечения. До 32 нед беременности вопрос о способе родоразрешения должен решаться индивидуально. При нормальных показателях кардиотокографии при II степени гемодинамических нарушений возможно родоразрешение через естественные родовые пути под кардиомониторным контролем за состоянием плода.
При III степени гемодинамических нарушений
беременные подлежат досрочному родоразрешению. Пролонгирование беременности возможно только при ежедневном допплерографическом контроле в таких сосудах, как венозный проток и вена пуповины, а также отсутствии признаков прогрессирующей гипоксии плода, по данным кардиотокографического исследования. Родоразрешение после 32 нед беременности при критическом состоянии плода необходимо производить путем операции кесарева сечения. До этого срока выбор метода родоразрешения должен определяться индивидуально.
Нужно ли проводить допплерометрию в 30-34 недели всем подряд?
Согласно приказу N 572н, да нужно, и акушер-гинеколог обязательно направит Вас на это исследование.
Но…
Процитирую ведущего специалиста в области пренатальной ультразвуковой диагностики, президента Российской Ассоциации врачей ультразвуковой диагностики в перинатологии и гинекологии, доктора медицинских наук, профессора Михаила Васильевича Медведева:
| «Вне всякого сомнения, проведение допплерометрии абсолютно обосновано в случаях обнаружения ЗВРП. Но стоит ли проводить допплеровскую оценку маточно-плацентарно-плодового кровотока в тех случаях, когда никакой патологии по данным эхографии и УЗ фетометрии не было выявлено? Мой однозначный ответ на этот вопрос, основываясь более чем на двадцати летнем опыте применения допплерографии в акушерской практике – нет. И вот почему. Во-первых, если плод дожил до III триместра беременности без развития ЗВРП, то это означает, что маточно-плацентарно-плодовый кровоток не был существенно нарушен и уже не изменится. Во-вторых, КТГ с автоматическим анализом в III триместре беременности является более чувствительной в диагностике дистресса плода в сравнении с допплерометрией, так как внутриутробная гипоксия начинает доминировать к доношенному сроку беременности в структуре антенатальной патологии. И, наконец, в-третьих, низкая информативность допплерометрии в III триместре беременности доказана в нескольких исследованиях. По данным Е.В. Юдиной, диагностическая ценность применения допплерометрии в III триместре беременности составила только 2%. Так стоит ли искать иголку в стоге сена?» |
- · Umbilical artery Doppler should be available for assessment of the fetal-placental circulation in pregnant women with suspected severe placental insufficiency
- · Umbilical artery Doppler should not be used as a screening tool in healthy pregnancies, as it has not been shown to be of value in this group.
- Во время скринингового УЗИ в 30-32 недели выявлено отставание роста плода от гестационного срока или другие отклонения от нормы - значит Вам обязательно показано динамическое проведение допплерометрии и КТГ.
- Когда по данным УЗИ в 3 триместре всё в пределах нормы, то особой необходимости в проведении допплерометрии нет, но по-прежнему рекомендовано динамическое КТГ исследование раз в 2 недели.
- Вам так спокойнее, или наблюдающий Вас акушер-гинеколог настаивает - никакого вреда от проведения этого исследования не будет.
- Если у вас выявлены такие факторы риска, как:
· Предыдущая беременность: преэклампсия, прерывание беременности или гибель плода, отслойка плаценты
· Хронические заболевания: артериальная гипертензия, диабет, волчанка, тромбофилия
Значит Ваш акушер-гинеколог настаивает вполне обосновано.
Как проводится допплерометрия?
Исследование проводится так же, как и УЗИ, в том же кабинете, тем же датчиком. Никакой подготовки с Вашей стороны не требуется. На экране Вы увидите различные мало-понятные кривые и услышите ещё менее понятные цифры, которые врач УЗД диктует медсестре. Не волнуйтесь, в конце исследования Вам всё подробно расскажут о его результатах и дадут рекомендации, что предпринять в дальнейшем.
Исследование плодово-плацентарного кровотока следует осуществлять в положении беременной на спине, так как установлено, что положение пациентки на левом боку сопровождается снижением чувствительности и специфичности допплеровского исследования в оценке степени тяжести нарушений плодово-плацентарного кровотока и прогнозе перинатальных исходов.
Если Вы не можете долго лежать на спине, у Вас появляется головокружение, нехватка воздуха, ни в коем случае не терпите, сразу скажите об этом специалисту УЗД. Ничего страшного в этом нет, просто происходит сдавление нижней полой вены весом матки. Достаточно перевернуться на левый бок и спокойно подышать. Через пару минут Вам станет гораздо легче и можно будет продолжить. Обычно всё исследование занимает менее 10 минут.
В связи с влиянием высокоамплитудных дыхательных движений и двигательной активности плода на кровоток в его сосудах исследование допустимо проводить только в период апноэ и двигательного покоя плода при частоте сердечных сокращений от 120 до 160 уд/мин.
Активные поведенческие состояния плода вызывают неравномерную форму КСК, что препятствует их адекватной оценке. При повышении частоты сердечных сокращений плода отмечается снижение численных значений ИР в артерии пуповины и соответственно при снижении, численные значения индексов возрастают.
Поэтому если Ваш малыш решил размяться или потренироваться дышать, или на него напала икота именно во время проведения допплерометрии, то придётся немного подождать.
Несколько слов о допплерометрии во время скрининга 1 триместра в 11-13 недель.
Механизмом, лежащим в основе развития преэклампсии, является неправильное развитие плаценты
Риск развития преэклампсии у каждой пациентки может быть определён на основании сочетания следующих факторов:
- Расовой принадлежности, веса, наличия высокого давления при предшествующих беременностях
- Артериального давления при данной беременности
- Допплерометрии (УЗ измерения) кровотока в маточных артериях (сосудах, снабжающих кровью плаценту)
- Измерения уровня плацентарных гормонов в сыворотке крови матери
Во время скрининга 1 триместра в нашем центре проводится допплерометрия кровотока в маточных артериях всем беременным. Но, как видите, для наиболее достоверного расчёта рисков одной только допплерометрии недостаточно и требуются дополнительные анализы.
Источники информации:
Основы допплерометрии в акушерстве. 2007, М.В. Медведев